غربالگری بیماری های عفونی در مادر در دوران بارداری برای تضمین سلامت مادر و جنین بسیار مهم است. این غربالگری ها می توانندعفونت هایی را شناسایی کنند که ممکن است خطراتی برای جنین در حال رشد و مادر ایجاد کند. در اینجا بیماری های عفونی کلیدی که معمولاًدر دوران بارداری غربالگری می شود آورده شده است. در حالت ایده آل، تصمیم برای غربالگری یک بیماری عفونی در دوران بارداری باید از قوانین غربالگری جمعیت شامل: 1 )شیوع بالای بیماری، 2) تشخیص بالینی محدود،۳) وجود یک آزمایش بسیار حساس با هزینه کم و4) وجود مداخله بهبود بخشنده پیروی کند. یکی از غربالگری های شایع و کاربردی که در دوران بارداری یا پیش بارداری انجام می شودتحت عنوان TORCHاست که مخفف 4عامل عفونی توکسوپلاسما(Toxoplasma)،سرخجه یا روبلا (Rubella)، سایتومگالوویروس(CMV)و هرپس سیمپلکس ویروس (HSV)است.
توکسوپلاسما
.jpg)
توکسوپلاسموز، یک عفونت انگلی زئونوز شایع در بیشتر نواحی کره زمین است که در نتیجه آلودگی با یک انگل تک یاخته ای به نام توکسوپلاسما گوندی (T. gondii) ایجاد می شود . عامل اصلی و قابل پیشگیری کاهش شدید بینایی در افراد جوان است. توکسوپلاسما گوندی می تواند درطول حاملگی بطور مستقیم به جنین منتقل شده و ممکن است سبب طیف وسیعی از عوارض کلینیکی مانند مرگ پیش از تولد ،سقط جنین یا نقص مادرزادی شود .خوردن یا دست زدن به گوشت خام یا کاملاً پخته نشده ،نشستن دستها پس از باغبانی ،دست زدن به خاک یا آب آلوده ،یا تماس با مدفوع و بدن آلوده گربه ها ،می تواند باعث عفونت شود. این بیماری معمولاً بدون علامت و خود محدود شونده است. عفونت جنین پیش از عفونت مادر قبل از هفته دهم
بارداری ،بسیار نادر است .میزان انتقال عمودی 14 ،2۹ ،59 و 80درصد در سه ماهه اول ،دوم ،سوم و هفته های آخر بارداری است .عفونت زودهنگام حاملگی ممکن است باعث آسیب شدید به جنین شود ،در صورتیکه عفونت دیررس درحاملگی منجر به توکسوپلاسموز تحت بالینی می شود .در دوران جنینی زمان ابتلای جنین به توکسوپلاسما اهمیت زیادی دارد ،چرا که ابتلای جنین در سه ماهه اول ،ممکن است نوزاد را به علایم میکروسفالی یا هیدرو سفالی دچار کند .اما ابتلای جنین در سه ماهه سوم بارداری ،بیشتر باعث اختلالات چشمی می گردد .اگرچه آزمایش آنتی بادی بر علیه T.gondiiدر بارداری رایج است و به طور معمول در ایران و برخی از کشورهای دیگر ارایه می شود ،اما هیچ اتفاق نظری در مورد مزایا ، آزمایش های تشخیصی و یامؤثرترین استراتژی غربالگری پیش از زایمان برای جلوگیری از توکسوپلاسموز مادرزادی وجود ندارد .نیاز ،هزینه ها ،معضلات عملی و اخلاقی و روش غربالگری زنان باردار از نظر آنتی بادی علیه توکسوپلاسموز سال ها مورد بحث بوده است . در کشورهای مختلف، اجرای غربالگری برای توکسوپلاسموز مادرزادی منجر به سیاستهای متنوعی از جمله غربالگری روتین ،غربالگری نوزادان و غربالگری پیش از تولد در اولین ویزیت با انجام مجدد ماهانه یا 3ماهه در زنان دارای سرم منفی شده است. بعد از انتقال بیماری از راه جفت، انگل به ارگان های هدف مانند مغز، کبد و چشم می رود و منجر به سقط جنین، تولد نوزاد مرده و یا عواقب وخیمی از جمله کوریورتینیت (Chorioretinitis)،استرابیسم، کوری، صرع،عقب ماندگی ذهنی،آنمی،یرقان ،راش ،پتشی به دنبال ترمبوسیتوپنی،آنسفالیت،پنومونیت،میکروسفالی، کلسیفیکاسیون داخل مغزی، هیدروسفالی و هیپوترمی می شود . بروز توکسوپلاسما در نیمه دوم حاملگی ممکن است در هنگام تولد، بدون علامت باشد اما پس از چند ماه تا 5سال بعد علایم کوری ،کری و درجاتی از عقب ماندگی ذهنی را نشان دهد .میزان شیوع آلودگی ناشی از توکسوپلاسما در انسان در مناطق مختلف بر حسب سن ،موقیعت جغرافیایی منطقه ،درجه حرارت ،عادت غذایی مردم و نگهداری گربه در منزل متفاوت است. بنابراین با توجه به خطرات جدی ناشی از ابتلای اولیه زنان به عفونت حاد توکسوپلاسمایی در دوره حاملگی و پیامدهای خطرناک آن برای مادر و نوزاد، برنامه غربالگری و مراقبت سرولوژی زنان در دوره بارداری ، از اهمیت ویژه ای برخوردار است . اگر زنان باردار پیش از حاملگی در معرض انگل قرار نگرفته باشند (آزمایش منفی باشد )و در دوران بارداری آنتی بادی ها را ایجاد کنند، عفونت می تواند از مادر به جنین منتقل شود (توکسوپلاسموز مادرزادی ). این وضعیت نادر است، اما به طور بالقوهای پیامدهای جدی را مانند ناهنجاری در شکل اعضای بدن، عقب ماندگی ذهنی، ناشنوایی و نابینایی نوزاد آلوده، مرگ داخل-رحمی یا مرده زایی به همراه دارد. احتمال سرایت عفونت توکسوپلاسما از مادر آلوده به جنین با پیشرفت بارداری افزایش می یابد .درصورت ابتلای مادر به عفونت توکسوپلاسما طی سه ماهه سوم بارداری،احتمال آلوده شدن جنین بیشتر است .احتمال سرایت عفونت از مادر آلوده به جنین در سه ماهه اول بارداری حدود ،20-%15در سه ماهه دوم حدود %30و در سه ماهه سوم به %60می رسد .اما سرایت عفونت به جنین در ماه های اول بارداری می تواند با علایم بالینی شدید و خطرهای جدی برای جنین همراه باشد .بنابراین توصیه می شود آزمایش توکسوپلاسموز بعنوان آزمایش روتین اولیه معاینه های بارداری تجویز شود. توجه: غربالگری سرولوژ یک توکسوپلاسما در ایران در دوران پیش و یا هنگام بارداری انجام می شود.
سرخجه یا روبلا
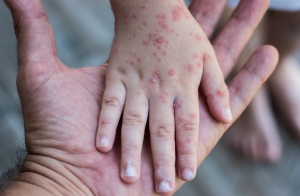
روبلا یا ویروس سرخجه عامل بیماری واگیرداری است که در بچه ها و جوانان دیده می شود . ویروس از راه دستگاه تنفسی انتقال می یابد و تکثیر آن در
اپیتلیوم دستگاه تنفسی فوقانی است. از راه خون به نواحی مختلف از قبیل پوست رفته و ایجاد راش های جلدی می کند. دوره نهفته بیماری 14تا 21روز است و پس از آن راش های پوستی تظاهر می یابند .همزمان با بروز راش ها، آنتی بادی های ضد سرخجه در سرم افراد آلوده ظاهر می شود .آنتی بادی های اولیه ازکلاس IgMو بتدریج با IgGجایگزین می شود. این بیماری از یک هفته پیش تا 14روز پس از ظهور راش ها واگیردار است . نوزادانی که از مادران ایمن متولد می شوند،آنتی بادی ضدسرخجه از نوع IgGکه از جفت عبور می کند را از مادر دریافت می کنند. این آنتی بادی ها نوزاد را به مدت 6ماه در برابر بیماری محافظت می کند. عفونت اولیه در دوران بارداری یک واقعه بیم آور محسوب می شود ،زیرا ممکن است که موجب نقص های سخت، نظیر نقص های قلب، چشم (کاتاراکت )و ناشنوائی داخلی در کودک شود .به طور کلی باید زنان باردار فاقد آنتی بادی های محافظت کننده ،در معرض خطر ابتلا قرار دارند .بنابراین این مسئله از اهمیت خاصی برخوردار است که آزمایش Rubella IgGدر چهار چوب مراقبتهای پیش از تولد (Antenatal Care)انجام می شود . چنانچه بر اساس مدارک موجود وجود آنتی بادی محرز باشد، انجام این آزمایش لازم نخواهد بود.
توجه: غربالگری در ایران در دوران پیش و یا هنگام باردار یانجام می گردد.
سایتومگالوویروس (CMV)

سیتومگالوویروس انسانی یکی از اعضای خانواده ویروس هرپس است که از راه تماس مستقیم با مایعات آلوده مانند ادرار و بزاق ،تماس جنسی،ترشحات دستگاه تناسلی، شیر مادر به شیرخواران و از راه اندام های پیوند شده و انتقال خون منتقل می شود .در طول دوره نهفتگی پس از عفونت اولیه که معمولاً بدون علامت است، فعال شدن مجدد یا عفونت مجدد با یک سویه CMVمتفاوت، حتی در افراد دارای قابلیت ایمنی نیز ممکن است رخ دهد. به طور کلی، شیوع CMVدر کشورهای توسعه یافته و در طبقات اجتماعی-اقتصادی بالا،کمترین و در کشورهای فقیر و افراد با وضعیت اجتماعی -اقتصادی پایین، زیاد است. CMV عامل اصلی عفونت مادرزادی انسان در تمام مناطق جهان و یکی از علل مهم بیماری های عصبی و ناشنوایی حسی عصبی در کودکان است. عفونت های مادرزادی نتیجه انتقال CMVاز راه جفت است. متفاوت از سایر عفونت های مادرزادی، انتقال و بیماری ممکن است در نتیجه عفونت اولیه و عود مادر رخ دهد .با این حال ،خطر انتقال عمودی CMV برای مادران مبتلا به عفونت اولیه ( 40درصد )بیشتر از مادرانی است که عفونت غیر اولیه (1درصد ) در دوران بارداری دارند . نوزاد می تواند این ویروس را از راه جفت مادر آلودۀ خود در رحم بگیرد یا ممکن است بر اثر تماس با ترشحات واژن یا خون مادر آلوده هنگام تولد به این ویروس مبتلا شود .مصرف شیر مادر نیز درصورتی که مادر به این ویروس مبتلا باشد نیز می تواند باعث انتقال ویروس به نوزاد شود . عفونت ناشی از این ویروس در بزرگسالان ممکن است مشکل حادی ایجاد نکند، اما ممکن است در جنین و افرادی که دچار ضعف سیستم ایمنی بدن هستند، مشکلات حادی ایجاد کند. ابتلا به این ویروس در دوران بارداری می تواند برای جنین خطرناک باشد. در سرتاسر جهان، تخمین شیوع عفونت مادرزادیCMV از 0/4تا 2/۹درصد است که نرخ های بالاتر به طور مداوم در جمعیت هایی با شیوع سرمی CMV بالاتر نشان داده شده است. مطالعاتی که نوزادان آلوده را از راه غربالگری جهانی شناسایی کردند، نشان دادند که 12/7 درصد از نوزادان مبتلا علایم اختصاصی CMV را در بدو تولد دارند و 40تا 58درصد از آنها عواقب دائمی مانند کم شنوایی حسی عصبی و بیماری عصبی دارند، در حالیکه نوزادان بدون علائم در بدو تولد با عوارض دائمی ، 13/5درصد برآورد شد. برخلاف کسانی که غربالگری روتین پیش از تولد را برای جلوگیری از عفونت مادرزادی توصیه می کنند اگر در دوران بارداری برای اولین بار به این ویروس آلوده شوید، احتمال انتقال ویروس به نوزادتان خیلی بیشتر است.
تنها درصد بسیار کمی از زنانی که مبتلا به این عفونت نشده اند، ممکن است طی دوران بارداری به سیتومگالوویروس آلوده شوند که باز هم از این تعداد، تنها نیمی از زنان این ویروس را به جنین خود منتقل خواهندکرد. اگرچه این آزمایش از آزمایش های معمول و روتین بارداری نیست و معمولاً پزشک آنرا برای زنان باردار تجویز نمی کند .درصورتیکه در شرایط خاص مانند زمانیکه پزشک به مورد مشکوکی در سونوگرافی برخورد کند که ممکن است مرتبط با عفونت سیتومگالوویروس باشد،این آزمایش تجویز می شود .
توجه: غربالگری در ایران در دوران پیش و یا هنگام باردار یانجام می شود.
ویروس هرپس سیمپلکس(HSV)

هرپس نوعی بیماری مقاربتی و واگیردار ناشی از ویروس تبخال هرپس است که به طور معمول از راه تماس نزدیک نظیر بوسیدن یا تماس جنسی و یا از مادر به جنین در طی حاملگی یا هنگام تولد در تماس با کانال زایمانی منتقل می شود. دو نوع از این ویروس وجود دارد .نوع یک(HSV-1) معمولاً باعث ایجاد تبخال دهانی یا زخم هایی در اطراف لب یا داخل دهان می شود که گاهی اوقات تاول های تب یا زخم های سرد نامیده می شود. نوع دو (HSV-2)معمولاً باعث ایجاد زخم در ناحیه تناسلی می شود. هر دو نوع می توانند دهان،ناحیه تناسلی یا قسمت دیگری از بدن را آلوده کنند. اغلب ، تبخال های تناسلی ، از ویروس HSV-2 نشأت می گیرد. اما منشأ برخی از آنها نیز ممکن است ویروس HSV-1 باشد. از آنجایی که عفونت اولیه در زنان حامله می تواند برای جنین خطراتی به همراه داشته باشد و در مورد HSV-2 در هنگام عـــود عفونت، می توان با انتخاب روش زایمان مناسب، جنین را از خطرات آلودگی مصون داشت،آ گاهی از شیوع این عفونت در زنان حامله می تواند توجه جامعه درمانی و بهداشتی را به این عفونت جلب نموده و در انتخاب روش های درمانی و پیشگیری مناسب کمک کننده باشد و عوامل دخالت کننده در این شیوع نیز شناسایی شود. براساس آمار اعلام شده، حدود 25تا 30درصد افراد باردار، ویروس هرپس را در خود دارند، اما علایم بیماری تنها در 5تا 10درصد این افراد، به شکل تبخال های تناسلی در ناحیهی واژن و مقعد، ظاهر می شود. غربالگریHSV ازمراحل ضروری دوران بارداری است. بسیاری از افرادی که نتیجه آزمایش هرپس آنها مثبت می شود ،هیچ اطلاعی از آن نداشته و بیماری آنها آنقدر خفیف است که هیچ نشانه ای در آنها بارز نشده است . ویروس تبخال در نوزادان، می تواند به سیستم عصبی مرکزی آسیب رسانده و باعث عقب ماندگی ذهنی یا حتی مرگ شود .در صورتی که مادر، در دوران بارداری خود به این ویروس مبتلا شود،احتمال انتقال آن به نوزاد بیشتر خواهد بود .زیرا بیماری برای مادر جدید است و آنتی بادی مناسب آن را هنوز ندارد، بنابراین نمی تواند جنین را از ابتلا به آن محافظت نماید. علاوه بر آن ،اگر فردی در حین زایمان به این بیماری مبتلا شود، احتمال انتقال آن به نوزاد ،30تا 60درصد خواهد بود .بنابراین ابتلا به هرپس در بارداری و یا حین زایمان مسأله بسیار پرخطری محسوب شده و مادر و جنین باید هر دو سریعا تحت درمان های تخصصی قرار بگیرند.
توجه: غربالگری در ایران در دوران پیش و یا هنگام باردار یانجام می شود.
عفونت ویروس نقص ایمنی انسان (HIV)

عفونت ویروس نقص ایمنی (HIV) در زنان باردار، زندگی خود و نوزاداشان را تهدید می کند. انتقال این ویروس از مادر به کودک می تواند در دوران بارداری ،زایمان یا از راه شیر مادر اتفاق بیفتد. انتقال عفونت HIV از مادر به کودک را می توان از 15تا 30درصد بدون مداخله به کمتر از 2درصد با استفاده از درمان ضد رتروویروسی در دوران بارداری، در حین زایمان و در دوره نوزادی با سزارین انتخابی کاهش داد.HIVبه مرور زمان نوعی سلول مهم از سیستم ایمنی بدن فرد مبتلا را از بین می برد (سلول هایی به نام CD4) که در محافظت از فرد در برابر عفونت ها کمک می کند. هنگامی که فرد به اندازه کافی از این سلول های CD4 نداشته باشد، بدن او نمی تواند با عفونت مقابله کند. ایدز بیماری ناشی از آسیب هایی است که HIVبه سیستم ایمنی بدن فرد مبتلا وارد می کند. ایدز جدی ترین مرحله HIV است و با گذشت زمان منجر به مرگ می شود .اعمال مراقبت های درمانی معمولاً حدود 10سال طول می کشد تا فرد مبتلا به HIV به ایدز مبتلا شود.بدون اعمال مراقبت های درمانی موجب می شود سرعت آسیب رسانی ویروس کند شود و به این ترتیب به افراد مبتلا کمک می کند تا چندین دهه سالم بمانند. اگرچه به نظر می رسد اپیدمیHIV در اکثر مناطق تثبیت شده است ،شیوع آن در اروپای شرقی و آسیای مرکزی و در سایر نقاط آسیا به دلیل نرخ بالای عفونت های جدید HIV همچنان در حال افزایش است .بر اساس برآوردهای فعلی سازمان بهداشت جهانی (WHO)نیمی از 33/4میلیون نفر مبتلا به HIVدر سراسر جهان را زنان تشکیل می دهند. در ایران تا آخر شهریور ۹۹تعداد 22هزار و 460نفر مبتلای زنده به HIV ثبت شده است. اما متاسفانه آمار واقعی تعداد مبتلایان در ایران بسیار بالاتر است. حدود 65درصداز مبتلایان به HIV در ایران از بیماری خود بی اطلاع هستند و یا در آمارثبت نشده اند . در چندین کشور توسعه یافته، برای بیش از یک دهه توصیه شده است که همه زنان باردار به عنوان بخشی از مراقبت های معمول پیش از تولد در اسرع وقت آزمایش HIV انجام دهند. آزمایش HIVبرای گروه های خاصی از زنان باردار با رفتارهای پرخطر برای اولین بار 25سال پیش توصیه شد. از آن زمان پیشرفت های قابل توجه علمی در رابطه با آزمایش، درمان و پیشگیری از عفونت HIVدر سطح بین المللی دستور کارهای غربالگریHIV در دوران بارداری را تغییر داده است. به ویژه، امکان پیشگیری مؤثر از انتقال پریناتال مزایای آزمایش HIV در زنان باردار را برجسته کرد. عفونت حاد HIV در دوران بارداری می تواند منجر به نرخ بالای انتقال HIV در دوران بارداری شود. آزمایشHIVدر اوایل بارداری می تواند عفونت حاد را در دوران بارداری از دست بدهد و از مداخلات پیشگیرانه جلوگیری کند. بنابراین توصیه هایی برای آزمایش مجدد HIV در طول سه ماهه سوم -معمولاً پیش از هفته 36بارداری -برای گروه های خاصی از زنان HIV منفی در شرایط اپیدمی و یا زنانی که در معرض خطر ابتلا به HIV هستند توسط برخی سازمان ها ارائه شده است .همچنین این آزمایش برای نوازد تازه متولد شده در صورتی که وضعیت HIVمادر پیش ،حین بارداری یا هنگام زایمان مشخص نشده باشد توصیه می شود .در روند درمان مادران مبتلا به HIV اقدامات احتیاطی در هنگام تولد و پرهیز از شیردهی می تواند خطر انتقال عفونت را از مادر به نوزاد به حداقل رساند .
هپاتیتHBV) B)
.jpg)
هپاتیت Bنوعی عفونت ویروسی است که باعث عفونت و التهاب کبد می شود. هپاتیت B دو نوع حاد و مزمن دارد. نوع حاد معمولاً خود به خود درمان می شود، اما نوع مزمن می تواند به سیروز و حتی سرطان کبد تبدیل شود. عفونت های مزمن HBV با مستعدکردن افراد آلوده به سیروز و سرطان کبد، عوارض و مرگ و میر طولانی مدت را افزایش می دهد. اگرچه HBV می تواند در طول زندگی داخل رحمی از مادر به کودک منتقل شود، اما به طور گسترده پذیرفته شده است که اکثریت قریب به اتفاق ( 80تا ۹5درصد)عفونت ها پس از قرار گرفتن در معرض ترشحات دهانه رحم و خون مادر در زمان تولد یا نزدیک به آن منتقل می شوند. سن ابتلا به عفونت HBV عامل مهمی است که بر نتیجه تأثیر می گذارد. هرچه عفونت در سنین پایین تر رخ دهد، خطر مزمن شدن بیشتر است. از 350 میلیون نفری که به طور مزمن به HBV در سراسر جهان آلوده شده اند، حداقل 50درصد عفونت خود را در دوران بارداری یا در اوایل کودکی به دست آورده اند. در سراسر جهان، شایع ترین راه انتقال و افزایش جمعیت مبتلایان بهHBV تولد است. یعنی زمانیکه یک نوزاد متولد می شود، اگر مادر مبتلا به HBV باشد، نوزاد نیز درگیر این بیماری خواهد شد. متأسفانه مادران باردار مبتلا به HBV می توانند این ویروس را در طی مراحل زایمان به فرزند خود منتقل کنند. ۹0درصد از نوزادانی که از راه مادر خود به HBV مبتلا می شوند، در ادامه به عفونت های مزمن نیز مبتلا خواهند شد. از این رو این نوزادان که درگیر عفونت های مزمن هستند، در معرض خطر ابتلا به بیماری های جدی کبد یا سرطان کبد نیز قرار خواهند داشت. آزمایشHBV نقش فوقالعاده مؤثری در جلوگیری از انتقال ویروس به نوزادان در بدو تولد دارد.با این حال، غربالگری مادر، پرهزینه است و در کشورهای درحال توسعه با شیوع بالای بیماری معمولاً امکان پذیر نیست. در نتیجه، بیشتر سیاست ها بر استراتژی واکسیناسیون جهانی در بدو تولد متمرکز شده اند. کاهش بروز عفونت HBVاکتسابی از مادر پس از اجرای واکسیناسیون جهانی در چندین کشور ثبت شده است. بر اساس برنامه توسعه یافته ایمن سازی (EPI)سازمان بهداشت جهانی مبنای پیشگیری از انتقال HBV از مادر به کودک، واکسینه کردن همه نوزادان در برابر واکسن هپاتیت Bدر اسرع وقت پس از تولد (ظرف 24ساعت )است .در نوزادانی که مادرانشان HBsAgمثبت هستندبه ویژه اگر HBeAgمثبت نیز باشند، پیشگیری با ایمنوگلوبین هپاتیت(B)HBIGهمراه با واکسیناسیون HBV ممکن است مزایای بیشتری داشته باشد. ایمنوگلوبولین هپاتیتB محلول استریل حاوی آنتی بادی است که ایمنی غیرفعال در برابر HBVایجاد می کند. آزمایش HBsAg باید به طور معمول برای هر زن باردار انجام شود.
توجه: غربالگری در ایران در دوران پیش و یا هنگام بارداری انجام می شود.
منابع:
Koumans EHA, Rosen J, van Dyke MK, et al. Preventon of mother-to-child transmission of infectons during pregnancy: implementaton of recommended interventons, United States, 2003-2004
Am J Obstet Gynecol 2012; 206(2):158
Momplaisir FM, Brady KA, Fekete, et al. Time of
HIV diagnosis and engagement in prenatal care
impact virologic outcomes of pregnant women
with HIV. PLoS One 2015; 10(7):1-12
Kaufman, et al. Hepatts C virus testng during
pregnancy afer Universal Screening Recommendatons. Obstet Gynecol. 2022
M. M. Mussi-Pinhata1, and S. A. Quintana
Screening for infectous diseases during pregnancy: Which Test and Which Situaton. Current Women’s Health Reviews, 2012, 8, 158-171
Schrag S, Gorwitz R, Fultz-Buts K, Schuchat A
Preventon of perinatal group B streptococcal
disease. Revised guidelines from CDC. MMWR
Recomm Rep 2002; 51(RR-11): 1-22
Katz. Screening for disease in pregnancy. Can
Nurse. 1998 Oct; 94(9):35-9
رسولی،معصومه و نژاده،امیر هوشنگ.(1403).«غربالگری بیماری های عفونی در دوران بارداری»، ماهنامه تشخیص آزمایشگاهی،خرداد،221.
تاریخ انتشار :
1403/09/06
کد :
7
تعداد بازدید:
242